Оглавление:
- Определение болезни
- Причины заболевания
- Факторы риска
- Классификация ИБС
- Симптомы ишемической болезни сердца
- Возможные осложнения
- Диагностика заболевания
- Методы лечения
- Прогноз и профилактика ИБС
ИБС, ишемическая болезнь сердца — это заболевание миокарда, обусловленное острым или хроническим несоответствием потребности миокарда в кислороде и реального кровоснабжения сердечной мышцы. ИБС — наиболее частая причина внезапной смерти. Лечение ИБС бывает консервативным и хирургическим.
Определение болезни
Ишемическая болезнь сердца — это симптомокомплекс, вызванный гипоксией миокарда вследствие снижения объема кровотока по сердечным артериям. В него входит несколько болезней, вызванных повреждением или гибелью части кардиомиоцитов.
Причины заболевания
Причина развития ишемии миокарда — поражение коронарных артерий, которое сопровождается сужением их просвета и нарушением кровотока. Органическое поражение — атеросклероз стенки артерии с образованием холестериновых бляшек, перекрывающих путь крови. Функциональное поражение — спазмы, временное скопление тромбоцитов в просвете сосудов и сформированные тромбы.
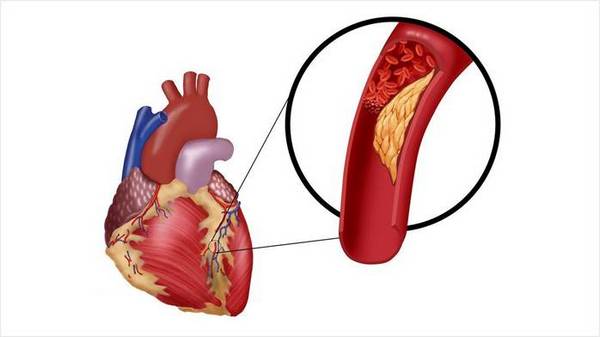
Факторы риска
Факторы риска — особенности образа жизни пациента. Выделяют контролируемые и неконтролируемые факторы.
Контролируемые (модифицируемые) факторы риска — те, которые пациент может самостоятельно изменять:
- артериальная гипертензия;
- дислипидемия;
- сахарный диабет;
- курение, алкоголизм;
- ожирение;
- низкая двигательная активность;
- нерациональное питание;
- стресс.
Неконтролируемые (немодифицируемые) факторы развития ИБС — те, которые пациент изменить не может:
- мужской пол;
- возраст старше 50 лет;
- отягощенный семейный анамнез.
К относительно контролируемым факторам риска можно отнести наличие сопутствующих заболеваний. Своевременное лечение и соблюдение режима позволяют держать под контролем риск развития ИБС.
Классификация ИБС
Выделяют несколько форм ИБС. Они различаются по степени и характеру поражения артерий, проявлениям, тяжести течения, риску для жизни.
1. Внезапная коронарная смерть
Внезапно, без видимых причин, возникшее состояние, которое привело к смерти человека в течение 1 часа после начала приступа. Внезапная коронарная смерть может окончиться успешной реанимацией или летальным исходом.
2. Стенокардия
Эпизоды гипоксии миокарда, связанные с временным нарушением сердечного кровотока. При этом часть кардиомиоцитов испытывают недостаток кислорода, но не погибают. Через некоторое время кровоток восстанавливается и миокард снова начинает выполнять свою функцию. Без лечения стенокардия способна перейти в инфаркт миокарда.
- Стабильная стенокардия напряжения. Связана с физической или эмоциональной нагрузкой. Выделяют четыре функциональных класса стенокардии. Они зависят от величины нагрузки, на фоне которой возникает приступ.
- Нестабильная стенокардия-проявление обострения ИБС, опасна высоким риском фатальных осложнений. Появляется беспричинно, на фоне покоя или минимальной нагрузки. Нет четкой периодичности возникновения симптомов. Чаще всего связана с тромбозом коронарной артерии.
- Вазоспастическая стенокардия. Возникает вследствие нехватки кислорода и невозможности сосудов обеспечить эту потребность за счет внезапного выраженного спазма коронарных артерий. Приступ возникает обычно в покое, чаще ночью или рано утром.
3. Безболевая форма ишемии миокарда
У пациентов со стенокардией часть приступов не вызывают сердечных болей. При этом наблюдаются другие проявления ИБС — одышка, слабость, головокружение, чувство тревоги. Абсолютно бессимптомное течение ИБС диагностируют лишь у 5% больных.
4. Микроваскулярная стенокардия (Синдром «Х»)
Форма ИБС, связанная с поражением мелких коронарных артерий, вследствие чего эти изменения не выявляются при коронарографии .
5. Инфаркт миокарда
Гибель кардиомиоцитов, произошедшая на фоне тяжелого нарушения их кровоснабжения. Инфаркт бывает нетрансмуральным и трансмуральным. Также различают виды инфаркта в зависимости от его локализации в миокарде. Инфаркт — необратимое поражение сердечной мышцы. Погибшие кардиомиоциты уже не восстанавливаются, а на их месте формируется соединительная ткань — рубец.
- Трансмуральный. Инфаркт с зубцом Q. Характерно массивное поражение миокарда. Инфаркт локализуется на передней, задней, боковой и нижней стенках сердца.
- Нетрансмуральный. Инфаркт без зубца Q. Участки гибели миокарда небольшие, точно определить их локализацию с помощью кардиограммы нельзя.
6. Постинфарктный кардиосклероз
Последствие инфаркта — разрастание рубцовой ткани на месте погибших кардиомиоцитов. Такой участок миокарда перестает выполнять все свои функции, что может вызвать развитие аритмии, формирование сердечной недостаточности.
7. Нарушения сердечной проводимости и ритма
В большей степени служат осложнением ишемии, кардиосклероза. Четкая причинно-следственная связь прослеживается только в том случае, если аритмия возникает в момент ишемии или после инфаркта. Характерно развитие мерцательной аритмии, экстрасистолии, блокады сердца, желудочковых нарушений ритма высоких градаций (желудочковая тахикардия с фибрилляцией желудочков)
8. Сердечная недостаточность
Также является осложнением ИБС, чаще возникает после инфаркта, из-за формирования кардиосклероза. Характерно формирование хронической сердечной недостаточности с постепенным прогрессированием.
Симптомы ишемической болезни сердца
Для ишемической болезни типично приступообразное течение — периоды благополучия сменяются приступами ишемии. Болезнь прогрессирует медленно, со сменой клинических форм, поэтому будет сменяться и клиническая картина.
Общие признаки сердечной ишемии:
- чрезмерная утомляемость;
- одышка;
- сердечные боли, вызванные стрессом, физической активностью;
- боль в нижней челюсти, левой лопатке и руке, спине;
- обмороки;
- тревожность, страх смерти;
- отеки на ногах;
- сердцебиения и перебои.
Симптоматика внезапной коронарной смерти — беспричинная потеря сознания, остановка дыхания и сердцебиения. Тоны сердца не слышны, зрачки расширены, кожа бледно-серая.
Возможные осложнения
Нарушение кровотока и поступления кислорода вызывают изменения строения и функции кардиомиоцитов. Постепенно это приводит к декомпенсации ИБС:
- ухудшение энергетического метаболизма сердечной мышцы;
- “спящий” миокард;
- ухудшение сократительной функции;
- кардиосклероз — разрастание на месте кардиомиоцитов рубцовой ткани;
- электрическая нестабильность миокарда.
Диагностика заболевания
Диагностикой ишемии занимаются терапевты, кардиологи в поликлиниках и стационарах. В ходе опроса врач выявляет типичные для ИБС жалобы, оценивает динамику развития симптомов.
При осмотре врач определяет объективные признаки ИБС:
- цвет кожи, синюшность кончика носа, ушей, пальцев;
- отеки на ногах;
- аритмия;
- сердечные шумы.
Лабораторные исследования дают косвенное подтверждение ИБС:
- увеличение содержания холестерина, липопротеидов низкой плотности;
- высокий уровень глюкозы;
- специфические ферменты — КФК, тропонин, миоглобин.
Методы диагностики ИБС — электрокардиография и ультразвуковое исследование. ЭКГ выявляет нарушения электрической активности миокарда. УЗИ сердца показывает:
- размеры предсердий и желудочков;
- толщину миокарда;
- состояние клапанов;
- наличие тромбов внутри полостей сердца.
С помощью УЗИ можно оценить сократительную функцию миокарда.
Функциональные нагрузочные пробы эффективны для раннего выявления ишемии, когда нарушения кровотока не проявляются в покое. Врач фиксирует кардиограмму во время выполнения пациентом ряда упражнений или проводит УЗИ сердца сразу после физической нагрузки.
Холтеровское мониторирование — суточная регистрация ЭКГ с помощью устройства, фиксируемого на теле пациента. Методика позволяет выявить момент возникновения ишемии, провоцирующие факторы, длительность приступа.
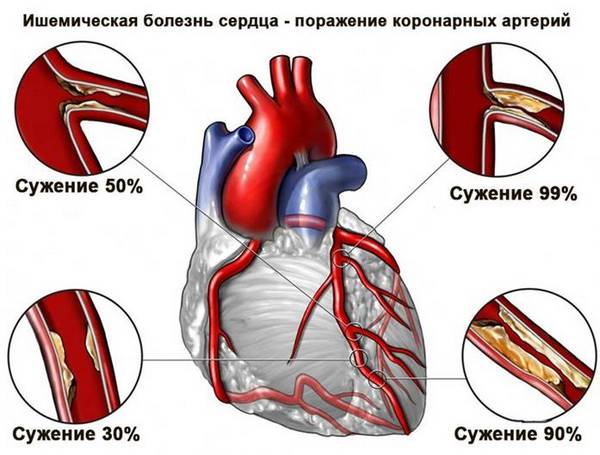
Коронарография — рентгеновское исследование коронарных сосудов. Выявляет атеросклеротическое поражение, тромбы. Определяет степень сужения сосудов.
Методы лечения
Лечение ишемии сердца включает следующие мероприятия:
- немедикаментозные — регуляция питания, режима труда и отдыха;
- лекарственная поддержка миокарда, воздействие на причинные факторы;
- хирургическое восстановление просвета сосудов.
Консервативное лечение
Немедикаментозные методы лечения имеют очень важное значение в терапии ИБС:
- подбор адекватной физической активности, чтобы не допустить набора веса;
- диета — рекомендован лечебный стол №9;
- отказ от никотина, алкоголя.
Лекарственные препараты для терапии ИБС подбирают по схеме: антиагреганты + бета-адреноблокаторы + статины. Такая схема позволяет воздействовать на основные звенья патогенеза ИБС — атеросклероз, тромбы, ишемия. По показаниям назначают нитраты, диуретики, антагонисты кальция, метаболические препараты, антиаритмические средства. Прием препаратов пожизненный, пациенту требуются регулярные осмотры кардиолога с коррекцией терапии в зависимости от прогрессирования болезни.
Хирургическое лечение
В случае низкой эффективности лекарственной терапии показано хирургическое восстановление проходимости коронарных артерий. Суть аортокоронарного шунтирования заключается в соединении аорты и пораженной артерии. Стентирование — установка в пораженный сосуд трубочки, которая поддерживает проходимость артерии.
Прогноз и профилактика ИБС
Ишемия сердца неизлечима, постепенно прогрессирует. Прогноз зависит от наличия и тяжести сопутствующих заболеваний. Для прогноза имеет важное значение соблюдение пациентом врачебных рекомендаций.
Первичная профилактика направлена на предотвращение развития ИБС — здоровый образ жизни, регулярные медосмотры, поддержание оптимальной массы тела. Цель вторичной профилактики — замедлить прогрессирование болезни. Заключается она в адекватном и полном лечении, соблюдении принципов здорового образа жизни.






